Торакопластика
Опыт применения Эстлендером (Estlender) в 1875 г. резекции ребер при лечении эмпием с целью уменьшения плевральной полости позволил предположить целесообразность использования этого вида вмешательства у больных фиброзно-кавернозным туберкулезом легких для получения коллапса (спадения) легкого и, таким образом, закрытия каверн.
В 1888 г. Квинке (Quinque) произвел резекцию ребра непосредственно над каверной, Шпенглер (Spengler) в 1890 г. впервые применил термин «экстраплевральная торакопластика». Методика операции, предложенная этими авторами, заключавшаяся в резекции небольших участков ребер, не получила широкого распространения, так как такая резекция не вызывала уменьшения каверны.
В 1911 г. Зауэрбрух (Sauerbruch) разработал двухэтапную тотальную торакопластику, при которой из паравертебрального разреза резецировались задние отрезки 11 ребер.
Дальнейшие наблюдения показали, что ре всегда следует производить тотальную торакопластику. Нередко целесообразно резецировать 7 и даже 5 ребер. Двухэтапностью операции с промежутками между этапами в 12—14 дней достигают лучшей переносимости обширной торакопластики.
В Советском Союзе Н. В. Антелава, К. Д. Есипов, Н. Г. Стойко, А. Г. Гильман, Л. К. Богуш применяли экстра-плевральную торакопластику в различных собственных модификациях.
В доантибактериальный период торакопластика имела очень широкое распространение в клинике туберкулеза. Введение операций резекции легкого значительно ограничило применение этого хирургического вмешательства, однако и в настоящее время, когда показания к торакопластике сократились, она не потеряла своего значения и может с успехом применяться в тех случаях, когда ввиду распространенности процесса невозможна резекция легких.
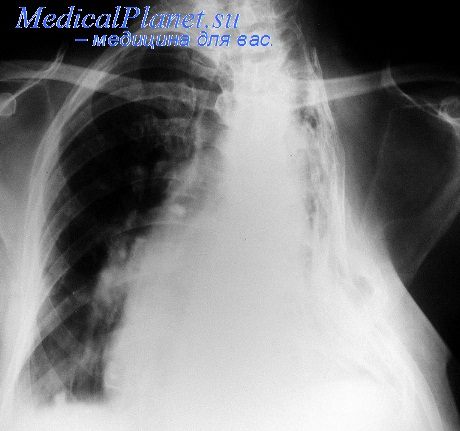
Целью торакопластики являются иммобилизация пораженного легкого, уменьшение объема его и сжатие каверны. При этом виде вмешательства происходит изменение крово-и лимфообращения в коллабированном легком, что способствует развитию репаративных процессов в нем (рис.70).
Основным показанием к торакопластике является преимущественно односторонний фиброзно-кавернозный туберкулез легких при стойкой стабилизации процесса. Возможно применение торакопластики и при двусторонних ограниченных процессах, но тогда с противоположной стороны применяют коллапсотерапевтическое (например, искусственный пневмоторакс) или хирургическое вмешательство. В отдельных случаях последовательно применяют ограниченную двусторонню торакопластику.
Торакопластика может быть показана при повторных легочных кровотечениях в случаях невозможности наложить искусственный пневмоторакс или произвести резекцию легкого. Наконец, торакопластика применяется как дополнительная операция при резекции легкого, о чем сказано в соответствующем разделе.
Торакопластика противопоказана больным с распространенным и прогрессирующим процессом в легком, при диссеминированных формах легочного туберкулеза, наличии гигантских каверн и специфического поражения или стеноза бронхов.
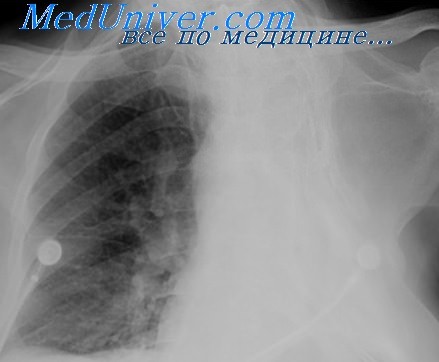
В настоящее время тотальная торакопластика с резекцией 11 ребер почти не применяется, так как этот вид операции может быть заменен пульмонэктомией. Наиболее часто производится торакопластика с резекцией 5—7 ребер (рис.71).
Операцию можно выполнять под местной анестезией, но в настоящее время предпочтителен интубационный наркоз.
Эффективность торакопластики устанавливают не сразу, необходим определенный срок для развития процессов заживления.
Торакопластика в комплексе с антибактериальной терапией приводит к выраженному клиническому эффекту — закрытию каверны и абациллярности в 85—90% случаев.
Источник
Таро пластика при туберкулезе
Непосредственные результаты торакопластики нельзя оценивать в ближайший послеоперационный период, например, в первый месяц, потому что для заживления каверны требуется довольно длительное время.
Эффективность торакопластики оценивается по прекращению бациллоношения и по исчезновению каверны в легких, подтвержденном томографическими исследованиями. Это достигается к исходу третьего месяца, реже заживление затягивается на полгода и если через этот срок у больного остается каверна, несмотря на проводимое консервативное лечение, то даже при отсутствии палочек, можно говорить только об улучшении, но ни в коем случае не о выздоровлении. Как правило, после выписки наступает новое обострение.
По данным Л. К. Богуша (1954) в Институте туберкулеза АМН торакопластика привела к выздоровлению у 74,2% больных, а у 22,4 % дала некоторое улучшение.
Процент эффективности торакопластики на 2271 операцию, произведенную в лечебных учреждениях Украинской ССР в течение пяти лет (1950—55. гг), по данным Г. Г. Горовенко, в зависимости от характера показаний.
Из общего числа больных у 20,6% были произведены тотальные пластики, у 58,6% —частичные и у 20,8% —субтотальные. За последний год резко снизилось количество операций по расширенным показаниям. Частичные торакопластики производятся у 85% больных. Летальность на 2271 операцию составляла 2,3%.
Послеоперационная летальность при торакопластике оценивается по-разному. Большинство фтизиохирургов считает, что в число умерших после операции должны входить только погибшие в первый месяц или шесть недель после операции, а все больные, которые умирают позднее, погибают от прогрессирующего процесса вне связи с оперативным вмешательством.
По данным Н. Г. Стойко, на 900 случаев торакопластики было 5,5% смертности, у Н. В. Антелавы —на 278 случаев 4%.
Закономерной считается летальность порядка 1%, если применять торакопластику по должным показаниям при ограниченных кавернозных процессах верхней доли.
Функциональные нарушения, связанные с торакопластикой, зависят от количества резецированных ребер и от методики операций. Современные верхние частичные торакопластики дают уменьшение жизненной емкости легких всего на 10—15%. Даже при полной торакопластике, если функция диафрагмы сохранена, легкое принимает участие в дыхании. Если коллабированное легкое до операции давало половину дыхательного обмена, то после операции жизненная емкость обоих легких уменьшается на 30—35%.
К сожалению, торакопластика нередко сопровождается развитием бронхоэктазов (А. В. Александрова), особенно у больных, у которых было поражение бронхов до операции.
Даже при правильно выбранных показаниях у 20% больных, перенесших торакопластику, каверны не заживают и в лучшем случае лишь уменьшаются в размерах. Больные выделяют БК и находятся под постоянной угрозой вспышки процесса и обсеменения здорового легкого. При расширенных показаниях процент таких больных достигает 40—50. Следовательно, проблема лечения остаточных каверн после торакопластики имеет большое значение.
Раньше после неудачной первой операции пытались оперировать повторно, выполняя так называемые реторакопластики. Однако эффективность этих операций была незначительной, и в настоящее время все фтизиохирурги отказываются от них. Можно считать установленным, что если торакопластика не дала эффекта в течение шести месяцев, то прибегать еще к новой резекции ребер нет никакого смысла.
Часть больных чувствует себя удовлетворительно, периодически выделяет небольшое количество ТБ, при томографии у них определяется небольшая каверна. Стойкая компенсация удерживается годами. Решиться на повторную сложную операцию у таких больных трудно.
У других больных активный процесс остается, торакопластика не оказала на него никакого влияния; такие больные обязательно нуждаются в применении нового оперативного лечения.
Источник
Таро пластика при туберкулезе
При далеко зашедшем туберкулезе, когда имеются уже явления генерализации процесса, выражающиеся в туберкулезном поражении кишечника, почек, брюшины, костной системы, торакопластика является не только бесполезным вмешательством, но может даже ухудшить положение больного. При поражении туберкулезом одной почки без выраженных явлений со стороны мочевого пузыря и общем хорошем состоянии больного может быть поставлен вопрос о торакопластике после произведенной нефрэктомии.
Туберкулез гортани, за исключением тяжелых случаев с большими разрушениями и явлениями дисфагии, не является противопоказанием к торакопластике. Наоборот, многочисленные наблюдения, в том числе и наши собственные, показывают, что в целом ряде случаев в течении процесса наступает значительное улучшение. Повидимому, это объясняется, с одной стороны, улучшением общего состояния больного после торакопластики, повышением сопротивляемости организма, а с другой стороны — тем, что после успешной торакопластики количество мокроты значительно уменьшается или же она совсем исчезает и, следовательно, устраняется один из главных моментов постоянного раздражения и инфицирования гортани.
Что касается других органов и систем, то торакопластика противопоказана при выраженных заболеваниях кроветворных органов, диабете, бронхиальной астме, выраженном базедовизме.
Из заболеваний нервной системы безусловным противопоказанием к торакопластике является эпилепсия. Очень осторожно следует подходить к торакопластике при наличии выраженной повышенной нервной возбудимости. Нам пришлось наблюдать случай, когда после первого этапа торакопластики у больного развился тяжелый психоз с приступами буйства.
Большое значение при применении торакопластики имеет возраст больного. Общепризнано, что наилучшие результаты торакопластика дает в возрасте 20—35 лет. Однако это вмешательство применяется нередко и в более раннем, и в более позднем возрасте. Мы с успехом применяли торакопластику у детей 8—9 лет и у больных старше 45 лет. Конечно, в таких случаях большое значение имеет общее состояние больного и особенно состояние сердечной мышцы. Но вообще, как правило, к производству торакопластики в возрасте старше 45 лет следует относиться с большой осторожностью.
Когда больной всесторонне обследован и противопоказаний к применению торакопластики не имеется, дальнейшая задача заключается в правильном выборе вмешательства. Прежде всего необходимо определить размеры операции. При ограниченных поражениях совершенно нет необходимости производить тотальную торакопластику, как это рекомендует Зауербрух. Мы всегда должны стремиться к тому, чтобы по возможности щадить непораженные участки легких. Размеры вмешательства определяются -размерами поражения. Если имеется поражение всего легкого, то, конечно, целесообразнее всего производить тотальную торакопластику. При ограниченных поражениях размеры вмешательства определяются по проекции пораженного участка на рентгеновском снимке на задние отрезки ребер. Определяется местоположение каверны соответственно задним отрезкам ребер.
При производстве торакопластики следует резецировать одно-дза ребра, лежащие ниже каверны. Например, если нижняя стенка каверны находится на уровне IV ребра, то следует резецировать не меньше 5 ребер. Выбор метода торакопластики зависит от локализации каверны: если каверна расположена кзади, следует делать верхне-заднюю торакопластику, а при переднем расположении каверны — передне-заднюю торакопластику с полным удалением трех верхних ребер. При гигантских и медиально расположенных кавернах, помимо последнего вмешательства, показано удаление поперечных отростков позвонков в зоне расположения каверны.
Из всего сказанного необходимо сделать вывод, что каждый больной, подвергающийся торакопластике, должен быть тщательно и всесторонне обследован. При рентгенологическом исследовании ни в коем случае не следует ограничиваться одной рентгеноскопией, ибо она никогда не может дать таких деталей, как правильно сделанный рентгеновский снимок. Одного дорзо-вентрального снимка для точного определения локализации каверны недостаточно: необходим также боковой снимок.
Источник
Таро пластика при туберкулезе
Объем резекции легкого при удовлетворительных функциональных показателях зависит и основном от распространенности поражения и особенности изменений в легких и бронхах. Пульмонэктомию, т. е. полное удаление легкого, при туберкулезе производят относительно редко, главным образом при односторонних поражениях. Пульмонэктомия показана при поликавернозном процессе в одном легком, фиброзио-кавернозном туберкулезе легкого с обширным бронхогенным обсеменением и гигантских кавернах. При обширном поражении легкого с одновременным наличием эмпиемы полости плевры показана плевропульмонэктомня, т. е. одновременное удаление легкого и всего плеврального гнойного мешка. Показаниями к лобэктомии являются кавернозный или фиброзно-кавернозный туберкулез с одной или несколькими кавернами в одной доле легкого. Лобэктомию производят также при больших туберкуломах с очагами в одной доле.
Наиболее часто при туберкулезе производят экономные резекции легкого. Из них наиболее целесообразны сегментарные резекции (сегментэктомии). Как правило, удаляют один или два бронхолегочных сегмента в пределах их анатомических границ. Показаниями к сегментарным резекциям являются туберкуломы и небольшие каверны в пределах 1—2 сегментов без значительного обсеменения в окружности и без поражения долевого бронха. Значительное распространение при туберкулезе получили также различные атипичные резекции легкого. Отчасти это вызнано широким применением сшивающих аппаратов УО-40 и УО-60. Необходимо, однако, иметь в виду, что клиновидные и другие атипичные резекции выполняются без соблюдения анатомических границ между долями и сегментами легких. Они целесообразны только при хорошо отграниченных и поверхностно расположенных туберкуломах, прн отсутствии поражения сегментарного бронха и очагового обсеменения в окружности. В остальных случаях предпочтение следует отдавать лобэктомнн и сегментарной резекции.
Особенностью послеоперационного периода после резекции легкого у больных туберкулезом является необходимость проведения специфической химиотерапии и санаторного лечения. Специфическую химиотерапию после операции нужно проводить долго (6—8 мес и более).
Результаты экономных резекций легкого при туберкулезе — сегментарных и клиновидных — весьма благоприятны. Число выздоровевших больных достигает 90—95% при послеоперационной летальности 1—2%. Несколько хуже результаты лобэктомий и особенно пульмонзктомий. Обострения и рецидивы туберкулеза в отдаленные сроки после операций выявляются приблизительно у 4—6% оперированных больных. Таким образом, резекции легкого при туберкулезе являются эффективными операциями, благодаря которым удастся излечить значительное число больных. Весьма существенным в эпидемиологическом отношении является тот факт, что у большинства больных сразу после операции прекращается бацилловыделение.
Коллапсотерапевтические операции
Механизм полезного действия торакопластики состоит в том, что после резекции ребер уменьшается объем соответствующей половины грудной клетки и, следовательно, снижается эластическое напряжение легочной ткани вообще и пораженных отделов легкого в частности. Создаются условия для спадения каверны. Движения легкого при дыхании становятся ограниченными вследствие нарушения целости ребер и функции дыхательных мышц, а также формирования неподвижных костных регенератов из оставленной реберной надкостницы. В спавшемся легком резко уменьшается всасывание токсических продуктов, что проявляется улучшением общего состояния больного. Создаются благоприятные условия для развития фиброза, ограничения и замещения соединительной тканью казеозных очагов. Таким образом, наряду с механическим эффектом торакопластика вызывает и определенные положительные биологические изменения. Однако после торакопластики каверна редко заживает посредством образования рубца пли плотного закрытого казсозиого очага. Гораздо чаще она превращается в узкую щель с эпителизированной внутренней стенкой. Во многих случаях каверна только спадается, но остается выстланной изнутри специфической грануляционной тканью с очагами казеозного некроза. Естественно, что сохранение такой каверны может привести к новым вспышкам процесса и метастазированию инфекции через различные сроки после операции.
Определение показаний к торакопластике у больного легочным туберкулезом, является ответственной задачей. Большинство неудач связано именно с неправильными показаниями к этой серьезной операции. При оценке показаний к торакопластике необходимо тщательно проанализировать форму н фазу процесса на стороне предполагаемой операции, состояние второго легкого, возраст и функциональное состояние больного. Торакопластику производят, как правило, в случаях невозможности резекции легкого при деструктивных формах туберкулеза.
Наиболее благоприятные результаты получают при малых и средней величины кавернах, если в легочной ткани и стенке каверны еще не успел развиться далеко зашедший фиброз. Кровотечение из каверны может быть срочным показанием к торакопластике. Часто торакопластика является незаменимой операцией при остаточных полостях у больных с хронической эмпиемой и наряду с другими пластическими операциями широко применяется для закрытия бронхиальных свищей. Оперировать нужно в фазе достаточной стабилизации процесса. Если в легком на стороне предполагаемой операции имеются свежие очаговые или нифнльтративныс изменения, необходима подготовка к операции путем проведения туберкулостатической терапии и других мероприятий. Специфические изменения в бронхиальном дереве, выявляемые бронхоскопией, целесообразно до операции подвергнуть лечению прижиганиями и местным применением туберкулостатических препаратов. При необходимости частичная торакопластика может быть произведена с обеих сторон. Решая вопрос о торакопластике, следует учитывать возраст больных. Операцию хорошо переносят люди молодого и среднего возраста. После 45—50 лет оперировать нужно с большой осторожностью.
Выбор метода торакопластики имеет важное, подчас решающее значение. Чаще применяется одноэтапная торакопластика с поднадкостничной резекцией задних отрезков верхних 5—7 ребер. Всегда удаляют на 1—2 ребра ниже расположения нижнего края каверны. При больших верхнедолевых кавернах верхние 2—3 ребра должны быть удалены почти полиостью. После операции на 1,5—2 мес накладывают давящую повязку.
Из послеоперационных осложнений наиболее важными являются специфические и неспецифические пневмонии, ателектазы. Эффективность торакопластики при правильно определенных показаниях колеблется в пределах 75—85%. При этом функциональное состояние больных даже при двусторонних операциях бывает удовлетворительным.
Источник